在皮肤病的浩瀚领域中,湿疹(Eczema)作为一种常见的、多因素引发的慢性炎症性皮肤病,常常给患者带来极大的不适与困扰,它不仅影响患者的日常生活质量,还可能因误诊误治而加剧病情,了解并掌握湿疹的准确鉴别方法,对于提高患者的生活质量、促进疾病康复具有重要意义,本文将通过皮肤病鉴别图谱,深入解析湿疹的识别特征、发病原因、临床表现及治疗方法,以期为患者和医疗专业人士提供一份实用的参考指南。
一、湿疹的概述
湿疹,医学上称为特应性皮炎(Atopic Dermatitis, AD),是一种由遗传、环境因素共同作用导致的皮肤屏障功能障碍性疾病,其特征包括皮肤干燥、瘙痒、红斑、丘疹、水疱及苔藓样变等,常呈对称性分布,多见于手部、面部、颈部、肘窝、腘窝等部位,湿疹的病程具有反复发作的特点,严重时可能影响睡眠和心理健康。
二、皮肤病鉴别图谱中的湿疹特征
1. 急性湿疹
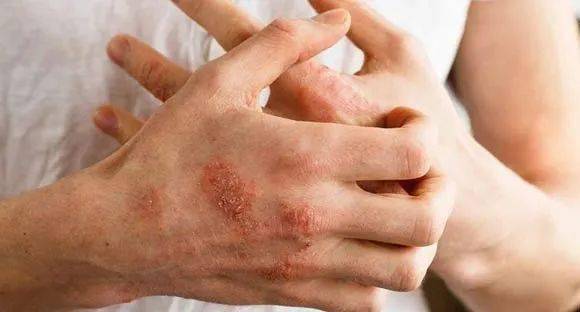
临床表现:急性湿疹常表现为红斑基础上出现密集的粟粒状丘疹、水疱,部分可融合成片,边界不清,常伴明显渗出和糜烂,患者自觉剧烈瘙痒,搔抓后可导致皮肤感染。
图谱展示:图谱中可见大片潮红区域,中央有密集的水疱和丘疹,边缘有清晰的渗出痕迹。
2. 亚急性湿疹
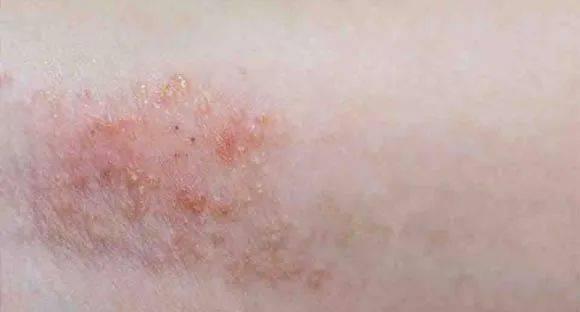
临床表现:急性湿疹经治疗后进入亚急性阶段,此时渗出减少,但仍有丘疹和少量水疱,伴有轻度糜烂和结痂,皮肤开始出现脱屑和色素沉着。
图谱展示:图谱中显示皮肤表面覆盖着细小的鳞屑,可见散在的丘疹和结痂,颜色较急性期略暗。
3. 慢性湿疹
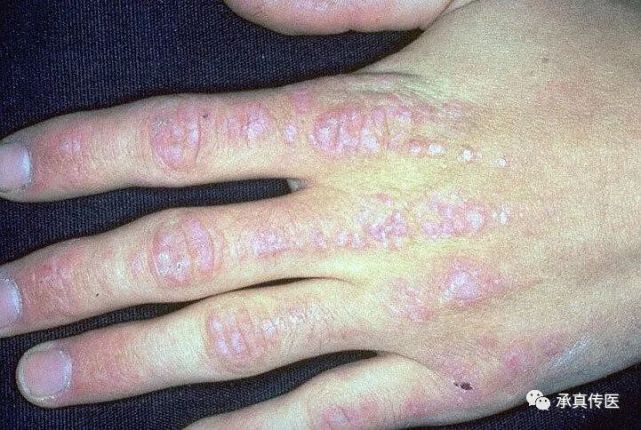
临床表现:慢性湿疹多由急性或亚急性湿疹反复发作转化而来,表现为皮肤增厚、粗糙、呈苔藓样变,伴有色素沉着或脱失,皮肤表面常有抓痕、血痂及鳞屑,瘙痒剧烈且持续。
图谱展示:图谱中可见皮肤明显增厚,表面有大量细小裂纹和鳞屑,边界清晰,颜色暗沉。
三、湿疹的发病原因与危险因素
1. 遗传因素
遗传在湿疹的发病中起着重要作用,特应性体质(atopic constitution)是湿疹的主要遗传背景,具有特应性家族史的人群患湿疹的风险显著增加。
2. 环境因素
过敏原:如尘螨、花粉、动物皮毛等可诱发或加重湿疹。
刺激物:化学物质(如洗涤剂、化妆品)、物理因素(如冷热刺激、紫外线)等均可对皮肤造成刺激。
微生物感染:金黄色葡萄球菌等微生物的定植可加重皮肤炎症反应。
3. 免疫系统异常
湿疹患者的免疫系统对环境因素过度反应,导致皮肤出现持续的炎症反应和瘙痒感。
四、湿疹的诊断与鉴别诊断
1. 诊断依据
病史询问:了解家族史、个人过敏史及症状发作模式。
体格检查:观察皮肤病变的部位、形态及严重程度。
实验室检查:必要时进行过敏原检测、血常规及皮肤刮片检查以排除其他疾病。
2. 鉴别诊断
接触性皮炎:有明确的接触史,皮损多局限于接触部位,边界清晰,去除接触物后病情可缓解。
银屑病:皮损为边界清晰的红色斑块,覆盖银白色鳞屑,刮除鳞屑可见点状出血现象。
脂溢性皮炎:好发于皮脂腺丰富的区域,如头皮、面部T区等,表现为油腻性鳞屑性斑片,无明显水疱和糜烂。
荨麻疹:表现为风团样皮损,起病急骤,消退迅速,伴有剧烈瘙痒。
五、湿疹的治疗与管理
1. 基础治疗
保湿:使用温和无刺激的保湿剂维持皮肤水分平衡,是治疗湿疹的基础。
避免刺激:减少接触可能的过敏原和刺激物,保持环境清洁和适宜的温湿度。
心理支持:减轻患者的心理压力,提高其自我管理能力。
2. 药物治疗
外用药物:根据皮损情况选择适当的糖皮质激素软膏、免疫调节剂(如他克莫司)或抗生素软膏(用于继发感染)。
口服药物:对于严重或广泛性湿疹患者,可考虑使用抗组胺药(缓解瘙痒)、抗生素(控制感染)及免疫抑制剂(如环孢素),但需在医生指导下使用。
光疗:窄谱UVB光疗可作为辅助治疗手段,用于减少炎症反应和改善症状。
3. 生活方式调整与预防措施
饮食调整:避免食用已知的过敏食物,保持均衡饮食,增加富含Omega-3脂肪酸的食物摄入。
穿着与护理:选择柔软透气的衣物材质,避免紧身衣物和粗糙织物对皮肤的摩擦刺激;勤换洗衣物和床上用品。
定期随访:定期复诊以评估病情变化并调整治疗方案。
通过皮肤病鉴别图谱对湿疹的深入解析,我们不难发现其复杂而多变的临床表现背后隐藏着遗传、环境与免疫系统的复杂交互作用,对于湿疹的治疗应采取综合性的策略,包括基础治疗、药物治疗以及生活方式的调整与预防措施的落实,作为患者或医疗专业人士,应保持对病情的持续关注与科学管理,以实现最佳的治疗效果和生活质量提升。“知彼知己”,方能“百战不殆”,在湿疹的防治之路上我们应携手同行,共同面对这一挑战性的皮肤病问题。










 京公网安备11000000000001号
京公网安备11000000000001号 京ICP备11000001号
京ICP备11000001号
还没有评论,来说两句吧...