在人体复杂的生理机制中,肝脏扮演着至关重要的角色,它不仅是重要的解毒器官,还负责多种生化反应的调控,其中就包括血糖的代谢,肝脏通过一系列精密的生化过程,维持着体内血糖的稳定,确保能量供应与储存的平衡,当肝脏的代谢功能出现异常时,就可能导致高血糖等代谢性疾病的发生,本文将深入探讨肝脏如何参与血糖代谢,以及肝脏代谢异常与高血糖之间的紧密联系。
一、肝脏在血糖代谢中的角色
1、糖原合成与分解:肝脏是体内糖原合成和分解的主要场所,在进食后,特别是摄入碳水化合物时,肠道吸收的葡萄糖经门静脉进入肝脏,大部分被转化为糖原储存起来,以备不时之需,当身体需要能量而食物摄入不足时,肝脏又能将储存的糖原分解为葡萄糖释放入血,维持血糖水平稳定。
2、葡萄糖异生:在空腹或低糖饮食状态下,肝脏通过葡萄糖异生作用将非糖物质(如乳酸、甘油、生糖氨基酸)转化为葡萄糖,以补充血糖水平,维持机体的正常生理功能,这一过程对于维持血糖稳定至关重要。
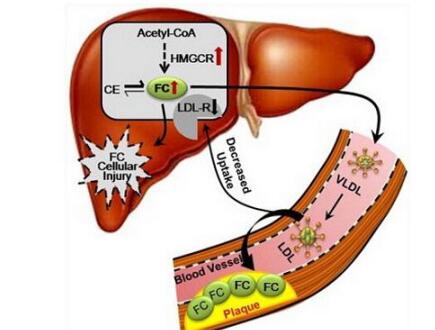
3、胰岛素抵抗与胰岛素信号传导:肝脏对胰岛素的敏感性直接影响着血糖的调节,当肝脏发生胰岛素抵抗时,即使血液中胰岛素水平正常或升高,也无法有效抑制肝葡萄糖输出,从而导致高血糖。
二、肝脏代谢异常与高血糖的关系
1、非酒精性脂肪肝(NAFLD):随着生活方式的改变和肥胖率的上升,非酒精性脂肪肝已成为全球性的健康问题,NAFLD患者常伴有不同程度的胰岛素抵抗和糖耐量异常,这是因为脂肪在肝脏中的过度积累干扰了胰岛素信号传导,导致肝脏对胰岛素的反应性降低,无法有效控制肝葡萄糖输出,进而引发高血糖。
2、肝炎与肝硬化:病毒性肝炎(如乙型、丙型肝炎)和长期慢性肝炎导致的肝硬化,会破坏肝脏的正常结构与功能,影响其调节血糖的能力,肝炎和肝硬化患者常伴有明显的胰岛素抵抗和糖代谢紊乱,部分患者会发展为隐匿性糖尿病或显性糖尿病。
3、药物性肝损伤:某些药物(如他汀类降脂药、某些抗生素)在治疗疾病的同时,也可能对肝脏造成损害,影响其糖代谢功能,长期服用这些药物可能导致肝酶异常、脂肪变性等,进而影响胰岛素的敏感性,增加高血糖的风险。
4、遗传因素:遗传因素在肝脏代谢异常导致的高血糖中也起着重要作用,某些基因突变可能导致个体对胰岛素不敏感或肝脏对葡萄糖的调节能力下降,这类人群更容易出现由肝脏问题引起的高血糖症状。
三、预防与治疗策略
1、健康生活方式:保持均衡饮食,减少高糖、高脂肪食物的摄入;增加体育锻炼,控制体重;戒烟限酒,减少对肝脏的损害,这些措施有助于预防非酒精性脂肪肝等肝脏疾病的发生,从而降低高血糖的风险。
2、定期检查与监测:对于有家族史或已知存在肝脏疾病风险的人群,应定期进行肝功能检查和血糖监测,早期发现并干预肝脏代谢异常,可以有效防止其向高血糖等严重并发症发展。
3、合理用药:在使用可能损害肝脏的药物时,应严格遵循医嘱,注意药物间的相互作用及可能的副作用,必要时可考虑使用保肝药物或定期监测肝功能,确保安全用药。
4、针对治疗:对于已确诊为非酒精性脂肪肝、肝炎或肝硬化的患者,应积极进行原发病的治疗和管理,这包括但不限于抗病毒治疗、戒酒、控制饮食、运动锻炼等措施,对于因肝脏疾病引起的高血糖,可考虑使用胰岛素增敏剂、口服降糖药等手段来控制血糖水平。
肝脏作为人体内重要的代谢器官,其功能状态直接关系到全身的糖代谢平衡,当肝脏出现代谢异常时,不仅会损害其自身的健康,还会影响全身的内分泌和代谢系统,其中高血糖就是最为常见的后果之一,加强对肝脏健康的保护和监测,采取科学合理的预防和治疗措施,对于维护人体整体健康、预防糖尿病等代谢性疾病具有重要意义,通过社会各界的共同努力和个体自我保健意识的提升,我们有望降低由肝脏代谢异常导致的高血糖及其并发症的发生率,提高全民的健康水平。












 京公网安备11000000000001号
京公网安备11000000000001号 京ICP备11000001号
京ICP备11000001号
还没有评论,来说两句吧...